この記事の結論(30秒でわかるPEA)
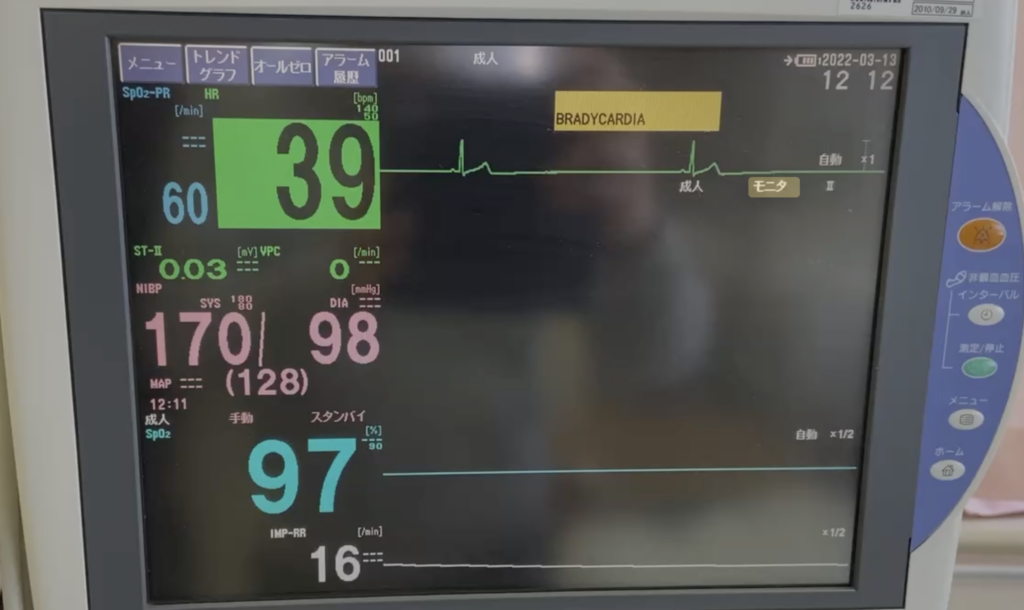
- PEA(無脈性電気活動)とは、心電図モニター上に電気活動(波形)はあるのに、有効な心拍出がなく脈拍を触知できない「心停止」の一病型。
- 除細動は無効。発見次第、直ちにCPRを開始し、アドレナリン1mgを3〜5分ごとに投与する。
- 救命のカギは、可逆的原因「5H5T」を素早く同定・除去すること。
PEAは「原因さえ取れれば戻る」可能性のある心停止です。本記事では、医療従事者(医師・看護師・研修医・医学生・救急救命士)が臨床で迷わないよう、定義 → 病態生理 → 初期対応 → 5H5T → QRS幅による原因推定 → FAQの順で整理します。
目次
- PEA(無脈性電気活動)とは
- なぜ電気があるのに脈が出ないのか(病態生理)
- PEA発見時の初期対応フロー
- 【現場あるある】波形があると血圧測定を始めてしまう罠
- PEAの原因「5H5T」完全ガイド
- QRS幅で原因を絞り込む実践ワザ
- PEAに除細動が無効な理由
- チーム蘇生でのコミュニケーション
- よくある質問(FAQ)
- まとめと参考文献
1. PEA(無脈性電気活動)とは
PEA(Pulseless Electrical Activity、無脈性電気活動)とは、心電図モニター上に電気活動(何らかの波形)は確認できるにもかかわらず、有効な心拍出がなく脈拍を触知できない状態を指します。心停止の一病型です。
日本救急医学会の用語集においても、PEAは「心電図上は波形を認めるが、有効な心拍動がなく脈拍を触知できない状態」と定義されており、心室細動(VF)および無脈性心室頻拍(pVT)は含まないとされています。
PEAと旧称「EMD」の関係
かつてはEMD(electromechanical dissociation:電動収縮解離)という用語が用いられていましたが、現在ではより実践的な概念として PEA が広く使われています。心筋収縮がわずかに残っている場合でも、主要動脈で脈拍が触知できなければ分類上は PEA(心停止)です。
心停止4波形におけるPEAの位置づけ
心停止は心電図波形によって以下の4つに分類されます。
| リズム | 電気ショック | 主な治療 |
|---|---|---|
| 心室細動(VF) | 適応 | 除細動 + CPR + アドレナリン |
| 無脈性心室頻拍(pVT) | 適応 | 除細動 + CPR + アドレナリン |
| 無脈性電気活動(PEA) | 適応外 | CPR + アドレナリン + 原因検索 |
| 心静止(Asystole) | 適応外 | CPR + アドレナリン + 原因検索 |
PEA と心静止は「ショック非適応リズム(Non-shockable rhythm)」と総称され、除細動では救命できません。治療の柱は質の高いCPR と可逆的原因の同定・除去 です。
2. なぜ電気があるのに脈が出ないのか(病態生理)
PEAの本質は「電気活動と機械的収縮の解離」です。発生機序は以下の2パターンに大別されます。
① 容量不足型(Hypovolemia系)
心筋は動いているのに、送り出す血液が足りない「空打ち」の状態。
- 出血・脱水などで循環血液量が減少
- 代償性に心拍数が上昇(頻脈)
- 前負荷が枯渇し、有効な拍出量を維持できない
- 電気活動はあるが脈は触れない → PEA
この場合、PEAの波形は 頻脈(narrow-complex) で現れる傾向があります。
② エネルギー枯渇型(Hypoxia系)
心筋を動かすエネルギー源(酸素)が枯渇した状態。
- 呼吸不全・窒息・気道トラブルで酸素供給が途絶
- 心筋収縮力が徐々に低下
- 代償機能が破綻し、徐脈化
- 最終的に電気活動はあるが脈が触れない → PEA
この場合、PEAの波形は 徐脈 として出現することが多くなります。
院内心停止(IHCA)では、PEAの原因として「循環血液量減少」と「低酸素血症」が特に多いとされており、この2つは最優先で評価すべき病態です。
落とし穴:Aラインと人工呼吸器
Aライン(観血的動脈圧ライン)が留置されていたり、人工呼吸器が装着されている患者では、わずかな圧波形やSpO₂値が残存することがあり、PEAの判断が遅れる(鈍る)リスクがあります。モニター数値に惑わされず、直接頸動脈を触れて確認することが原則です。
3. PEA発見時の初期対応フロー
AHAのBLS/ACLSアルゴリズムに基づき、医療者が最初に取るべき行動は次の通りです。
STEP 1|心停止の判断は10秒以内
波形だけで判断してはいけません。次の3点を10秒以内に確認します。
| 確認項目 | 心停止の所見 |
|---|---|
| 意識(反応) | なし |
| 呼吸 | 停止または死戦期呼吸 |
| 脈拍(頸動脈) | 触知しない |
この3つが揃えば心停止。波形の種類(PEA/心静止/VF/pVT)の判断は、その次です。
STEP 2|質の高いCPR開始
- 胸骨圧迫:深さ5cm以上、テンポ100〜120回/分、完全な圧迫解除(recoil)
- 圧迫比率(Chest Compression Fraction)は60%以上を目指す
- 応援要請、救急カート・除細動器・モニターの準備は並行
- 気道確保とBVM換気(30:2 または非同期10回/分)
STEP 3|アドレナリン投与
PEAではショック非適応のため、ルートが確保でき次第、可能な限り早期に アドレナリンを投与します。VFの時のように「2回目のショック後…」と待つ必要はありません。
| 項目 | 内容 |
|---|---|
| 薬剤 | アドレナリン 1mg(1A) |
| 投与経路 | 静脈路(IV)または骨髄路(IO) |
| 投与間隔 | 3〜5分ごと |
| タイミング | PEA/心静止と判断次第、速やかに |
2025年AHAガイドラインにおいても、ショック非適応リズムに対する早期アドレナリン投与が推奨されています。
STEP 4|原因検索(5H5T)を並行
CPRとアドレナリン投与を続けながら、5H5Tに基づく原因検索を同時進行します。原因の同定・除去こそが、PEA救命の本丸です。
4. 【現場あるある】波形があると血圧測定を始めてしまう罠
PEAで最も恐ろしいのは、「モニターに波形が出ている安心感」から心停止の判断が遅れることです。
間違った初期対応の典型例
- 「モニターに脈が出ている(SRっぽい)」と思い込む
- 「血圧が測れないだけかも」とマンシェットを巻き直す
- 「SpO₂が拾えてない」とプローブを貼り直す
- この間、有効な循環は維持されていない
モニターがいかに綺麗な波形を描いていても、患者に反応がなく、呼吸もなく(または死戦期呼吸)、頸動脈が触れなければ、それは心停止です。血圧を測る時間も、プローブを貼り直す暇もありません。
「波形があるのに胸骨圧迫していいのか?」と迷う場面もありますが、脈がなければ押すのが正解です。
5. PEAの原因「5H5T」完全ガイド
PEAは「何らかの可逆的病態によってポンプ機能が破綻した状態」であり、原因を同定・除去できれば生存率が大きく向上します。AHA ACLSでは 5つのH と 5つのT に分類して覚えます。
5H(5つのH)
| 原因 | 日本語 | 疑うサイン/背景 | 治療 |
|---|---|---|---|
| Hypovolemia | 循環血液量減少 | 出血、脱水、ショック経過 | 大量輸液、輸血、止血 |
| Hypoxia | 低酸素血症 | 呼吸不全、窒息、チューブ閉塞・事故抜去 | 酸素投与、BVM換気、挿管 |
| Hydrogen ion(acidosis) | アシドーシス | DKA、腎不全、重症敗血症 | 換気改善、重炭酸ナトリウム |
| Hyper/Hypokalemia | 高/低カリウム血症 | 透析患者、利尿剤使用、横紋筋融解 | Ca製剤、GI療法、重炭酸 |
| Hypothermia | 低体温 | 冬季院外心停止、溺水、長時間暴露 | 積極的復温(ECMO含む) |
+α:Hypoglycemia(低血糖) 伝統的な5Hには含まれませんが、簡易血糖測定は迅速かつ低コストで、治療も容易です。PEA診療では必ず評価しましょう。
5T(5つのT)
| 原因 | 日本語 | 疑うサイン/背景 | 治療 |
|---|---|---|---|
| Tension pneumothorax | 緊張性気胸 | 片側呼吸音減弱、頸静脈怒張、皮下気腫、外傷後、機械換気中 | 胸腔穿刺、胸腔ドレーン |
| Tamponade, cardiac | 心タンポナーデ | 心手術後、胸部外傷、悪性腫瘍、抗凝固中 | 心嚢穿刺 |
| Toxins | 中毒 | 薬物過量(OD)、空PTPシート、三環系抗うつ薬、β遮断薬 | 拮抗薬、解毒、血液浄化 |
| Thrombosis, pulmonary | 肺塞栓 | 長期臥床、DVT既往、術後、担癌患者 | 血栓溶解療法、ECMO |
| Thrombosis, coronary | 冠動脈血栓(AMI) | 胸痛歴、ST変化、既知の冠動脈疾患 | 再灌流療法(PCI) |
6. QRS幅で原因を絞り込む実践ワザ
ACLS-EP(Experienced Provider)では、PEA発見時の初期評価として「心拍数とQRS幅」を確認し、原因の方向性を絞り込むアプローチが推奨されています。
Narrow-complex PEA(QRSが狭い)
- 電気伝導系は保たれ、心筋電気活動自体は正常に近い
- 原因は心外性(機械的閉塞・容量減少) が多い
- 疑う病態:Hypovolemia / Tension pneumothorax / Tamponade / Pulmonary embolism
- 介入:急速輸液、ベッドサイドエコー、必要時:胸腔穿刺・心膜穿刺の準備
Wide-complex PEA(QRSが広い)
- 心筋・代謝・電気伝導のいずれかに異常
- 原因は心内性(代謝・中毒・虚血) が多い
- 疑う病態:Hyperkalemia / Toxins(Naチャネル遮断薬など)/ Acidosis / AMI
- 介入:電解質の緊急評価、Ca製剤・重炭酸の準備、心カテ室の調整
覚え方のイメージ
- QRSが「シュッ」と狭い → 心臓自体は元気。邪魔されている or 中身が空っぽの可能性
- QRSが「ボテッ」と広い → 心臓・代謝がおかしい → 電解質・中毒・虚血の治療準備の可能性

7. PEAに除細動が無効な理由
結論:PEAに電気ショックは明確に無効です。
- 除細動は、心筋の無秩序な電気活動(VF/pVT)を一瞬で止め、自己の洞調律への「リセット」を狙う治療
- PEAはすでに電気活動が組織化されている(リズムは出ている)
- 問題は電気ではなく、機械的収縮の破綻または容量不足
- ショックを加えても、既存のリズムが一瞬途切れるだけで本質は改善しない
スマホで例えるなら、「バッテリー切れなのに再起動ボタンを押す」ようなものです。必要なのは充電(輸液・酸素・原因除去)であって、再起動ではありません。
8. チーム蘇生でのコミュニケーション
PEAの原因を医師1人で特定するのは困難です。看護師・救急救命士・同僚医師からの情報提供が蘇生の質を左右します。「PEAです」だけでなく、原因のヒントを添えて報告するのが、できる医療者の動きです。
有効な情報提供の例
- 「直前のSpO₂が80%台まで低下していました」 → Hypoxia?
- 「本日透析が未実施です」 → Hyperkalemia?
- 「ドレーン排液が急に止まりました」 → Tamponade?
- 「術後3日目、下腿浮腫あり」 → Pulmonary embolism?
- 「BP 60/30台からショックが進行していました」 → Hypovolemia?
- 「患者の周囲に空のPTPシートが落ちていました」 → Toxins?
情報は 時系列・バイタル・既往歴・処置歴 の4軸で整理して伝えると、チーム全体の判断が早くなります。
9. よくある質問(FAQ)
Q1. 心電図モニターに波形が出ているのに、CPRしていいのですか?
モニターの波形は「電気活動」であり、脈拍ではありません。意識・呼吸がなく頸動脈が触れなければ心停止と判断し、直ちにCPRを開始してください。
Q2. PEAに電気ショック(除細動)は効きますか?
効きません。PEAは電気活動の問題ではなく、機械的収縮または循環血液量の問題です。CPRとアドレナリン、そして原因検索(5H5T)が治療の柱です。
Q3. 低血糖(Hypoglycemia)は5Hに含まれますか?
伝統的な5H5T分類には含まれませんが、PEAの可逆的原因として必ず評価すべきです。簡易血糖測定は迅速・低コストで、ブドウ糖投与で治療できるため、発見即対応が可能な病態です。
Q4. アドレナリンは何分ごとに投与しますか?
3〜5分ごとに1mg(1A)を繰り返し投与します。PEA・心静止のようなショック非適応リズムでは、可能な限り早期の投与が推奨されています(AHA ACLSガイドライン 2020/2025)。
Q5. Aラインが入っている患者でPEA判断が遅れそうになったとき、どう動くべきですか?
Aラインの圧波形は参考にしつつも、意識・呼吸・頸動脈触知が心停止判断の三本柱です。モニター数値に惑わされず、直接評価を優先してください。Aライン波形の「ダンプ(鈍麻)」は心停止の手がかりにはなりますが、断定材料にはしません。
Q6. PEAからROSC(自己心拍再開)した場合、次に何をしますか?
AHA 2025ガイドラインのROSC後ケア(PCAC:Post-Cardiac Arrest Care)に基づき、気道管理・循環管理(SBP ≧ 90mmHg)・原因治療(PCI等)・目標温度管理(TTM)・脳保護を多職種で進めます。PEAはROSC後の再心停止リスクが高いため、原因治療を怠らないことが重要です。
Q7. 5H5T以外に「H」を追加すべき病態はありますか?
低血糖(Hypoglycemia)のほか、近年は「H」に近い病態として重症敗血症(severe sepsis) や 妊娠に関連する病態(hypertension of pregnancy) を意識する教育プログラムもあります。ただし、基本は5H5Tの徹底確認が最優先です。
10. まとめ
- PEAは「心電図上に波形があるのに脈が触れない」心停止の一病型。旧称はEMD。
- 除細動は無効。CPR と アドレナリン、そして「5H5T」に基づく原因検索が救命の3本柱。
- QRS幅で原因の方向性を推定できる(Narrow=心外性/Wide=心内性)。
- チーム蘇生では、原因のヒントとなる情報を早く伝えることが予後を左右する。
PEAは「原因さえ取れれば戻る」心停止です。医療者としての初動の質が、患者の生命予後を大きく左右します。
参考文献・ガイドライン
- 日本救急医学会 用語集「無脈性電気活動(PEA)」
- American Heart Association. Guidelines for CPR and ECC 2025.
- American Heart Association. ACLS Provider Manual.
- American Heart Association. ACLS-EP(Experienced Provider)Manual.
- JRC蘇生ガイドライン 2020/2025
関連記事
- 【2025年版対応】ACLS心停止アルゴリズム完全攻略【看護師・研修医向け】
- 無脈性電気活動(PEA)が除細動の適応とならない理由
- AHA蘇生ガイドライン2025(自己心拍再開後のアルゴリズム)
- 急変対応のABCDEアプローチ:医療者が「何を先に見るか」を迷わないための実践ガイド
- 心停止と心静止(Asystole)の違い
- アドレナリンの意味:なぜ投与する?いつ?(暗記から卒業)
著者・監修
急変対応.net
万波 大悟(MANAMI DAIGO)
経歴資格
□ 診療看護師(NP)
□ 元救急看護認定看護師
□ AHA-ACLSファカルティ
(提携ITC:JSISH-ITC)
□ 救急看護学会 評議員

