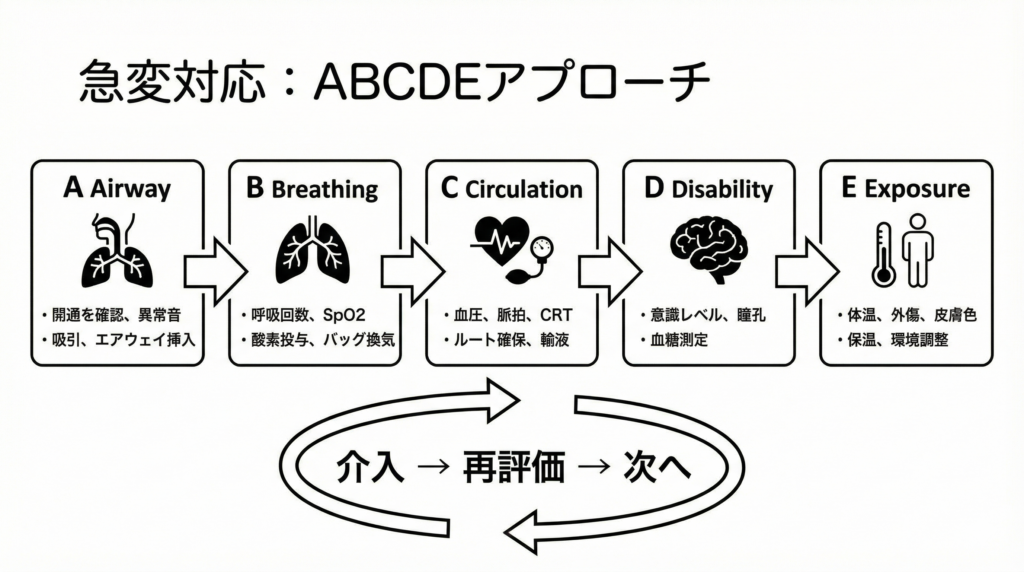
看護師が急変時に「何から見るか」で迷わないための、世界標準の一次評価フレームワークがABCDEアプローチです。この記事では、Resuscitation Council UK・ERC 2021 Guidelines・査読付き研究論文に基づき、現場で回せるABCDEを徹底解説します。
新人看護師向けに「急変対応の怖さを卒業」する入門編はこちらの記事で解説していますので、入口に迷う方はそちらをご覧ください。
【30秒でわかる】ABCDEアプローチの要点
・ABCDEとは:Airway(気道)→ Breathing(呼吸)→ Circulation(循環)→ Disability(意識/神経)→ Exposure(全身)の順で評価
・命を奪う順に見る:気道が詰まれば呼吸できない、呼吸が止まれば循環は保てない
・見つけたらその場で介入:「見る→介入→再評価」をループで回す
・確定診断より先に「少し良くして時間を稼ぐ」ことが最初のゴール
・使うのは非心停止患者|心停止ならBLS/CPRアルゴリズムへ即移行
・NEWS2で"気づき"、ABCDEで"行動"、SBARで"報告"の3点セット
この記事でわかること
・ABCDEアプローチの9原則と運用方法
・A・B・C・D・E各項目の見るポイント・初期介入
・NEWS2・SBARとの3点セット運用
・「分かってるのに使えない」問題と上達方法
・【コピペ用】病棟・救外ABCDEチェックリスト
・A・B・C・D・E各項目の見るポイント・初期介入
・NEWS2・SBARとの3点セット運用
・「分かってるのに使えない」問題と上達方法
・【コピペ用】病棟・救外ABCDEチェックリスト
Contents
- ABCDEとは|「まず何が命を奪うか」順に見る一次評価
- まず押さえる9原則|ABCDEを"現場で回る形"にする
- 重要|"心停止かどうか"は最初に分ける
- 最初の数秒|第一印象で「やばさ」を確定させる
- ABCDE|各項目の詳細
- ABCDEは"1周で終わり"ではない|介入→再評価→次の一手
- NEWS2とABCDE|スコアは"気づき"、ABCDEは"行動"
- 「分かってるのに現場で使われない」問題
- 教育の根拠|シミュレーションはABCDEを上手くする
- 【コピペ用】病棟・救外で使うABCDEチェックリスト(最短版)
- よくある質問(FAQ)
- ABCDEを「知っている」から「動ける」に|学習オプション
- 関連記事|合わせて読みたい
- 執筆・監修
- 参考文献
ABCDEとは|「まず何が命を奪うか」順に見る一次評価
ABCDEは Airway(気道)→ Breathing(呼吸)→ Circulation(循環)→ Disability(意識/神経)→ Exposure(全身観察) の順に、致死的な異常を先に見つけ、見つけたらその場で介入し、再評価しながら進めるための体系的アプローチです。
ABCDEの本質
重要なのは「診断名を当てる」より先に、いまこの瞬間の生命維持(酸素が脳・臓器に届く流れ)を回復させること。これは多職種で共通言語になりやすく、チームの動きをそろえます。
まず押さえる9原則|ABCDEを"現場で回る形"にする
Resuscitation Council UK のガイダンスが、ABCDEの運用原則を明確にまとめています。9原則を押さえることで、「知識」を「現場で動ける力」に変換できます。
1
A→Eの順で評価し、同時に治療する
2
全体像を素早く取り、介入後に必ず再評価
3
致死的な問題は次へ進む前に先に潰す
4
必要なら早期に応援要請(RRT/RRS/上級者)
5
チームで同時並行(モニタ装着・ルート確保など)
6
コミュニケーションは型(SBARなど)で短く正確に
7
「少し良くして時間を稼ぐ」ことが最初のゴール(確定診断は後でOK)
8
介入の効果が出るまで数分かかることがある(短い間隔で再評価)
9
記録と引き継ぎまでがABCDEの一部
さらに、ERC(欧州蘇生協議会)も院内悪化対応の教育要素として、バイタル測定+ABCDE型アプローチ+SBAR+エスカレーションを明記しています。
重要|"心停止かどうか"は最初に分ける
ABCDEは非心停止患者向け
ABCDEは原則として「呼吸があり、心停止ではない」患者の初期評価です。
第一印象で緊急性が高いと判断した場合は、BLS評価へ。BLS評価で反応がなく、呼吸が正常でない(あえぎ呼吸は正常ではない)、脈拍の触知が明確ではない場合は、まず蘇生アルゴリズム(BLS/CPR)へ移行します。
第一印象で緊急性が高いと判断した場合は、BLS評価へ。BLS評価で反応がなく、呼吸が正常でない(あえぎ呼吸は正常ではない)、脈拍の触知が明確ではない場合は、まず蘇生アルゴリズム(BLS/CPR)へ移行します。
最初の数秒|第一印象で「やばさ」を確定させる
ABC…と入る前に、まずは全体の第一印象で「この人は危ない」を確定させます。
1. 安全確認
自分・スタッフ・感染対策を確認
2. 第一印象の評価
外観・呼吸・循環から全体の「やばさ」を把握
3. 声かけで反応を確認
「大丈夫ですか?」
・普通に会話できる=気道が保たれ、呼吸・脳灌流がある程度ある
・反応が鈍い/短い文しか話せない/反応なし=重症の可能性が高い
・普通に会話できる=気道が保たれ、呼吸・脳灌流がある程度ある
・反応が鈍い/短い文しか話せない/反応なし=重症の可能性が高い
4. 必要なら応援要請を先に
人が来るまでの時間が一番もったいない。迷ったら呼ぶが基本。
最初の数秒:第一印象の評価 で「やばさ」を確定する
ABC…と入る前に、まずは 全体の第一印象で「この人は危ない」を確定させます。
- 安全確認(自分・スタッフ・感染対策)
- 外観・呼吸・循環から第一印象を評価
- ヤバいと思ったら患者に声かけ:「大丈夫ですか?」
- 普通に会話できる=気道が保たれ、呼吸・脳灌流がある程度ある
- 反応が鈍い/短い文しか話せない/反応なし=重症の可能性が高い
- 必要ならここで 応援要請を先に入れる(人が来るまでの時間が一番もったいない)
この“最初の見立て”の重要性は、ABCDEの「First steps」として整理されています。
この動画の第一印象はどうですか?
ヤバいですよね。
視線も合わないし呼吸もしてなさそう。
この場合はBLSの手順に進みます。
ABCDE|各項目の詳細
各項目で「まず見るもの」と「その場でできる初期介入」を整理しました。業務範囲や施設プロトコルを優先し、迷ったら早期にエスカレーションするのが原則です。
A|Airway(気道)|「声が出るか」「音が変か」
まず見るもの(短時間で)
・話せるか(声量・途切れ・嗄声)
・異常な呼吸音:いびき様(舌根沈下)、ゴロゴロ(分泌物/嘔吐物)、吸気性の笛様音(狭窄)
・胸腹部の逆運動(シーソー呼吸)など、閉塞のサイン
・意識低下があると気道閉塞リスクが上がる
・異常な呼吸音:いびき様(舌根沈下)、ゴロゴロ(分泌物/嘔吐物)、吸気性の笛様音(狭窄)
・胸腹部の逆運動(シーソー呼吸)など、閉塞のサイン
・意識低下があると気道閉塞リスクが上がる
その場でできる初期介入(業務範囲で)
・体位調整・気道開通の基本手技・口腔内の目視と吸引準備
・必要なら高濃度酸素を開始しつつ、上級者(医師/麻酔科/救急)へ早期コール
・「気道が危ない」は最優先でエスカレーション(Aで詰まるとB以下が全部崩れる)
・必要なら高濃度酸素を開始しつつ、上級者(医師/麻酔科/救急)へ早期コール
・「気道が危ない」は最優先でエスカレーション(Aで詰まるとB以下が全部崩れる)
「気道閉塞は緊急事態で、早期に専門的な助けを呼ぶ」という原則は、Resuscitation Council UKのガイダンスでも明確に示されています。
B|Breathing(呼吸)|SpO₂だけでは見逃す|「呼吸数」と「呼吸仕事量」も必ず見る
まず見るもの(見落としやすい順)
・呼吸数(増加・増加傾向は悪化サイン)
・呼吸の深さ/リズム/努力呼吸(肩で息、陥没、補助筋使用)
・チアノーゼ、冷汗
・左右差(胸郭の動き)
・SpO₂と"今入っている酸素"(デバイス/流量/FiO₂の目安)はセットで記録
・呼吸の深さ/リズム/努力呼吸(肩で息、陥没、補助筋使用)
・チアノーゼ、冷汗
・左右差(胸郭の動き)
・SpO₂と"今入っている酸素"(デバイス/流量/FiO₂の目安)はセットで記録
その場でできる初期介入
・体位(起坐位など)・酸素投与(施設プロトコルに沿って)
・目標SpO₂:一般に急性呼吸不全では94-98%を目標。COPD既往や高CO₂血症リスクがある患者では88-92%を目標にすることがあります(医師指示・施設基準優先)
・重篤な呼吸苦・左右差・急激な悪化は早期にRRT/医師コール("Bで死ぬ"ケースは速い)
・目標SpO₂:一般に急性呼吸不全では94-98%を目標。COPD既往や高CO₂血症リスクがある患者では88-92%を目標にすることがあります(医師指示・施設基準優先)
・重篤な呼吸苦・左右差・急激な悪化は早期にRRT/医師コール("Bで死ぬ"ケースは速い)
注意1:SpO₂は換気不全(高CO₂)を拾えません。呼吸数の変化を見逃さないことが重要です。
注意2:すべてのCOPD患者がCO₂貯留するわけではありません。88-92%の目標は、高CO₂血症リスク(過去の血ガスで貯留歴あり、O₂ナルコーシスの既往など)が確認されている患者に適用します。迷ったら医師指示・施設プロトコルを優先してください。
C|Circulation(循環)|血圧だけではショックを見逃す|末梢循環も同時に見る
まず見るもの
・脈(速さ・強さ・規則性)
・皮膚:冷感・湿潤・蒼白
・毛細血管再充満時間(CRT)※補助所見
・四肢末梢の灌流
・血圧(取れない/測れないも異常)
・尿量の変化(循環不全のサイン)
・出血がないか(ドレーン・創部・便・吐血など)
・皮膚:冷感・湿潤・蒼白
・毛細血管再充満時間(CRT)※補助所見
・四肢末梢の灌流
・血圧(取れない/測れないも異常)
・尿量の変化(循環不全のサイン)
・出血がないか(ドレーン・創部・便・吐血など)
その場でできる初期介入(業務範囲で)
・モニタ装着・静脈路確保・採血準備、輸液/昇圧は施設手順に従う
・胸痛などでは早期に12誘導や医師評価へつなぐ
・ショック疑いはCで止まって"助けを呼ぶ"(原因鑑別は後からでもよい)
・胸痛などでは早期に12誘導や医師評価へつなぐ
・ショック疑いはCで止まって"助けを呼ぶ"(原因鑑別は後からでもよい)
CRTの注意:成人では再現性に限界があるため、CRT単独ではなく、皮膚冷感・意識レベル・尿量・脈拍と合わせて総合的に評価しましょう。
「循環虚脱は原因により治療が異なるが、まず組織灌流の回復を優先し、致死的状態を見つけて緊急対応する」という整理は、ABCDEガイダンスの中核です。
D|Disability(意識・神経)|「低酸素/低血圧/低血糖/高CO₂」をまず潰す
まず見るもの
・意識レベル(AVPU あるいは GCS)
・瞳孔(左右差・対光反射)
・血糖(低血糖は"すぐ治せる致死的原因"になり得る)
・痙攣・麻痺・急な錯乱
・瞳孔(左右差・対光反射)
・血糖(低血糖は"すぐ治せる致死的原因"になり得る)
・痙攣・麻痺・急な錯乱
その場でできる初期介入(業務範囲で)
・まずA/B/Cの是正(酸素化と血圧)を優先
・血糖の是正は施設プロトコルへ
・気道が守れない意識レベルなら誤嚥リスク対応(体位など)+上級者コール
・血糖の是正は施設プロトコルへ
・気道が守れない意識レベルなら誤嚥リスク対応(体位など)+上級者コール
見落としやすい原因|CO₂ナルコーシス
意識障害で低酸素・低血糖はチェックするのに、CO₂ナルコーシスを忘れる看護師は多いです。
特に以下の状況では高CO₂血症を疑います:
・COPD既往の患者
・鎮静薬・鎮痛薬(特に麻薬性)使用中
・酸素投与を増やしたのに意識が下がった→ O₂ナルコーシス疑い
・SpO₂は保たれているのに意識が悪い
SpO₂は換気不全(CO₂貯留)を拾えないため、呼吸数の変化・意識レベルの変化と合わせて疑い、必要に応じて血ガス採取を医師に提案しましょう。
特に以下の状況では高CO₂血症を疑います:
・COPD既往の患者
・鎮静薬・鎮痛薬(特に麻薬性)使用中
・酸素投与を増やしたのに意識が下がった→ O₂ナルコーシス疑い
・SpO₂は保たれているのに意識が悪い
SpO₂は換気不全(CO₂貯留)を拾えないため、呼吸数の変化・意識レベルの変化と合わせて疑い、必要に応じて血ガス採取を医師に提案しましょう。
ガイダンスでは、意識障害の一般的原因として低酸素・高CO₂・低灌流・低血糖・鎮静/鎮痛薬などを挙げ、まずABCを見直すこと、血糖測定などの初期対応を示しています。
E|Exposure(全身観察)|"見ないと分からない致死因子"を拾う
まず見るもの
・体温
・発疹(アナフィラキシー/敗血症の手がかり)・出血斑
・外傷・熱傷・ライン/創部・浮腫
・体幹の聴診・触診(必要範囲で)
・ただし露出は最小限+保温+尊厳(低体温を作らない)
・発疹(アナフィラキシー/敗血症の手がかり)・出血斑
・外傷・熱傷・ライン/創部・浮腫
・体幹の聴診・触診(必要範囲で)
・ただし露出は最小限+保温+尊厳(低体温を作らない)
「全身を観察するために露出が必要な場面がある一方、尊厳と熱喪失を最小化する」点が強調されています。
ABCDEは"1周で終わり"ではない|介入→再評価→次の一手
ABCDEは直線ではなく、ループ
ABCDEは直線ではなく、ループです。
Aで介入したらA(+必要ならB)を再評価、Bで介入したらB(+必要ならA/C)を再評価…という具合に回します。
これは「初期評価を完了し、定期的に再評価する」「介入の効果判定をする」という原則に基づきます。
Aで介入したらA(+必要ならB)を再評価、Bで介入したらB(+必要ならA/C)を再評価…という具合に回します。
これは「初期評価を完了し、定期的に再評価する」「介入の効果判定をする」という原則に基づきます。
NEWS2とABCDE|スコアは"気づき"、ABCDEは"行動"
病棟では「NEWS2が上がったらどうする?」が悩みどころですが、考え方はシンプルです。
NEWS2
気づき(トリガー)
悪化の検知|バイタルサイン7項目を点数化して客観化
ABCDE
行動(アクション)
悪化に対する一次評価と初期介入|命を奪う順に介入
SBAR
報告(コミュニケーション)
評価結果を医師に伝える型|状況・背景・アセスメント・提案
病棟看護師の基本フロー
NEWS2が上がった → ABCDEで評価 → SBARで報告
英国のe-Learning(NHS系)でも、ABCDEが悪化患者評価の推奨アプローチであり、NEWS2の基盤になっていると説明されています。またERCの院内悪化対応教育でも、バイタル測定・ABCDE・SBAR・エスカレーションがセットで扱われています。
英国のe-Learning(NHS系)でも、ABCDEが悪化患者評価の推奨アプローチであり、NEWS2の基盤になっていると説明されています。またERCの院内悪化対応教育でも、バイタル測定・ABCDE・SBAR・エスカレーションがセットで扱われています。
「分かってるのに現場で使われない」問題
ABCDEは有名ですが、実は現場での実施率・遵守率が十分でないことが複数研究で示されています。
救急外来の観察研究(Olgers TJ, et al. 2017)
(トリアージ上)不安定の可能性がある患者でも、ABCDEが使われたのは一部だった、という報告があります。
知識テスト研究(Schoeber NHC, et al. 2022)
ABCDEの理論知識スコアが職種や部署などでばらつき、知識向上の介入が推奨されています。
2024年のスコーピングレビュー(Bruinink LJ, et al. 2024)
ABCDEのツールは多様で、遵守率の幅が大きい一方、患者アウトカムとの関連データはまだ乏しい、と整理されています。
つまずくのは「概念」より"現場で回す型"
皆さんがつまずくのは「概念」より"現場で回す型"。だからこそ次の2つが効きます。
・コピペできるチェックリスト
・報告(SBAR)まで含めた一連の流れ
・報告(SBAR)まで含めた一連の流れ
教育の根拠|シミュレーションはABCDEを上手くする
ABCDEを「できる」に変えるには、座学よりシミュレーションが強い、というデータがあります。
シミュレーション教育の効果(Drost-de Klerck AM, et al. 2020)
シミュレーションを用いた教育研究で、ABCDE一次評価のパフォーマンスが受講直後と3-4か月後でも受講前より改善していた、という報告があります。
時間とともに低下する要素
一方で、時間とともに低下しやすいのはCRM(チーム連携・コミュニケーション等)であり、リフレッシャーの必要性も示唆されています。
【コピペ用】病棟・救外で使うABCDEチェックリスト(最短版)
現場でそのまま使える最短版チェックリストです。施設のマニュアルに追記したり、個人メモに貼り付けてご活用ください。
0. 最初は第一印象の評価
□ 安全確認/感染対策
□ 反応と呼吸を確認(心停止ならCPRへ)
□ 応援要請を早めに(RRT/医師/先輩)
□ モニタ・SpO₂・血圧など"早めに装着"
□ 反応と呼吸を確認(心停止ならCPRへ)
□ 応援要請を早めに(RRT/医師/先輩)
□ モニタ・SpO₂・血圧など"早めに装着"
A|Airway
□ 話せる?声は?
□ 異常音(いびき/ゴロゴロ/笛)
□ 体位・気道確保・吸引準備、危なければ上級者コール
□ 異常音(いびき/ゴロゴロ/笛)
□ 体位・気道確保・吸引準備、危なければ上級者コール
B|Breathing
□ 呼吸数(増加/増加傾向)
□ 努力呼吸・左右差・SpO₂(酸素条件とセット)
□ 努力呼吸・左右差・SpO₂(酸素条件とセット)
C|Circulation
□ 脈・皮膚・末梢灌流・血圧
□ 出血/ショックの匂い
□ ルート・採血・心電図など、施設手順で同時並行
□ 出血/ショックの匂い
□ ルート・採血・心電図など、施設手順で同時並行
D|Disability
□ AVPU/GCS、瞳孔、血糖
□ まずABCを再確認(低酸素・高CO₂・低灌流・低血糖・薬剤)
□ まずABCを再確認(低酸素・高CO₂・低灌流・低血糖・薬剤)
E|Exposure
□ 体温、発疹、外傷、ライン/創部
□ 露出は必要最小+保温+尊厳
□ 露出は必要最小+保温+尊厳
よくある質問(FAQ)
Q1. ABCDEの覚え方のコツは?
「命を奪う順」で覚えるのが一番定着します。
・Airway(気道) → 詰まれば数分で死ぬ
・Breathing(呼吸) → 止まれば数分で死ぬ
・Circulation(循環) → 不全で数十分以内に致命的
・Disability(意識/神経) → 可逆的原因(低血糖・高CO₂など)を見逃さない
・Exposure(全身) → 隠れた致死因子を探す
ABCDは5〜10分で命に関わる順で、Eは見落とすと致命的な情報を拾うという意味合いです。
・Airway(気道) → 詰まれば数分で死ぬ
・Breathing(呼吸) → 止まれば数分で死ぬ
・Circulation(循環) → 不全で数十分以内に致命的
・Disability(意識/神経) → 可逆的原因(低血糖・高CO₂など)を見逃さない
・Exposure(全身) → 隠れた致死因子を探す
ABCDは5〜10分で命に関わる順で、Eは見落とすと致命的な情報を拾うという意味合いです。
Q2. ABCDEとSAMPLE・OPQRSTの関係は?
別の役割を持つツールで、並行して使います。
・ABCDE:生理学的評価(体の状態を短時間で把握)
・SAMPLE:基本情報の問診(既往・薬剤・経緯)
・OPQRST:症状の詳細(痛みの性質・時間経過)
ABCDEで生命徴候を評価しながら、SAMPLEとOPQRSTで情報収集します。患者1人に全部使います。
・ABCDE:生理学的評価(体の状態を短時間で把握)
・SAMPLE:基本情報の問診(既往・薬剤・経緯)
・OPQRST:症状の詳細(痛みの性質・時間経過)
ABCDEで生命徴候を評価しながら、SAMPLEとOPQRSTで情報収集します。患者1人に全部使います。
Q3. ABCDEは心停止患者にも使える?
原則として使いません。心停止患者にはBLS/CPRアルゴリズムが優先されます。
ABCDEは「呼吸があり、心停止ではない患者」の初期評価ツールです。倒れて反応なく、正常呼吸がない場合は、ABCDEより先にCPRを開始します。
ABCDEは「呼吸があり、心停止ではない患者」の初期評価ツールです。倒れて反応なく、正常呼吸がない場合は、ABCDEより先にCPRを開始します。
Q4. ABCDEを1周するのにどれくらい時間がかかる?
慣れた看護師で1〜3分程度です。ただし:
・介入が必要なら各ステップで止まる
・異常があれば次に進まず再評価
・「介入→再評価→次の一手」を回すため、実際はループ
「1周で終わり」ではなく、患者が安定するまで繰り返すのが正解です。
・介入が必要なら各ステップで止まる
・異常があれば次に進まず再評価
・「介入→再評価→次の一手」を回すため、実際はループ
「1周で終わり」ではなく、患者が安定するまで繰り返すのが正解です。
Q5. NEWS2とABCDEはどう使い分ける?
明確に役割が違います。
・NEWS2:「この患者は悪化しているかも」の気づき(トリガー)
・ABCDE:気づいた後の一次評価と初期介入(アクション)
・SBAR:評価の結果を医師に伝える型(報告)
「NEWS2が上がった → ABCDEで評価 → SBARで報告」が病棟看護師の基本フローです。
・NEWS2:「この患者は悪化しているかも」の気づき(トリガー)
・ABCDE:気づいた後の一次評価と初期介入(アクション)
・SBAR:評価の結果を医師に伝える型(報告)
「NEWS2が上がった → ABCDEで評価 → SBARで報告」が病棟看護師の基本フローです。
Q6. ABCDEを使うのが難しいと感じます。どうすれば上達しますか?
研究でも、知識だけでは現場で使えないことが指摘されています。
最も効果的な上達法はシミュレーションです。研究では、シミュレーション教育で3〜4ヶ月後もスキルが維持されていたという報告があります。
NCLSやACLSコースでは、ABCDEをシミュレーションで繰り返し使います。「知っている」を「動ける」に変えるには、反復練習が不可欠です。
最も効果的な上達法はシミュレーションです。研究では、シミュレーション教育で3〜4ヶ月後もスキルが維持されていたという報告があります。
NCLSやACLSコースでは、ABCDEをシミュレーションで繰り返し使います。「知っている」を「動ける」に変えるには、反復練習が不可欠です。
Q7. 応援要請はABCDEのどこで行うべき?
早ければ早いほど良いです。第一印象で「危ない」と感じたら、A評価の前でもOK。
特に以下は躊躇しない:
・気道異常(A)
・急激な呼吸苦(B)
・ショック疑い(C)
・意識レベル急低下(D)
「応援を呼んで見てもらってから解除する」のは恥ずかしくありません。呼ばずに悪化させる方がよほど問題です。
特に以下は躊躇しない:
・気道異常(A)
・急激な呼吸苦(B)
・ショック疑い(C)
・意識レベル急低下(D)
「応援を呼んで見てもらってから解除する」のは恥ずかしくありません。呼ばずに悪化させる方がよほど問題です。
ABCDEを「知っている」から「動ける」に|学習オプション
研究で示されているように、ABCDEはシミュレーションで繰り返し使うことでしか本当には身につきません。急変対応.netでは、目的別に選べる4つの学習オプションを提供しています。
関連記事|合わせて読みたい
急変対応が「怖い」を卒業する【入門編】
ABCDE・ISBAR・急変の徴候で新人看護師をサポート
【急変対応マニュアル】敗血症編
「なんか変」の言語化とNEWS2活用
【看護師向け】ショック5分類完全ガイド
原因・症状・初期対応・薬剤使い分け
急変対応の記録の書き方
心停止時に押さえるべき5つのポイント
【G2025対応】院内BLS研修の見直し
看護師がNCLS・ACLSで力をつけるまで
急変対応マニュアル 全記事一覧
新人〜指導者まで目的別に厳選
執筆・監修
万波 大悟
MANAMI DAIGO
急変対応.net 代表
経歴・資格
現職
診療看護師(NP)
専門資格
元 救急看護認定看護師
インストラクター
AHA-ACLSファカルティ
(提携ITC: JSISH-ITC)
(提携ITC: JSISH-ITC)
学会活動
救急看護学会 評議員
「ABCDEは有名ですが、研究でも現場での遵守率が十分でないことが示されています。大切なのは"概念"ではなく"現場で回す型"。この記事が皆さんの明日の現場で役立つことを願っています」
本記事は、Resuscitation Council UK、ERC 2021 Guidelines、複数の査読付き研究論文に基づいて執筆しています。臨床判断にあたっては、各施設のプロトコルおよび主治医の指示に従ってください。
参考文献
・Resuscitation Council UK. The ABCDE Approach(updated July 2024)
・Thim T, et al. Initial assessment and treatment with the ABCDE approach. Int J Gen Med, 2012
・Bruinink LJ, et al. The ABCDE approach in critically ill patients: scoping review. Resusc Plus, 2024
・Drost-de Klerck AM, et al. Simulation training to teach ABCDE primary assessment. BMJ Open, 2020
・Schoeber NHC, et al. Healthcare professionals' knowledge of the systematic ABCDE approach. BMC Emerg Med, 2022
・Olgers TJ, et al. ABCDE primary assessment in the ED: observational pilot study. Neth J Med, 2017
・European Resuscitation Council. Guidelines 2021: Adult advanced life support
・e-Learning for Healthcare (NHS). ABCDE Approach programme
・JMECC(日本内科学会認定 内科救急)資料
・American Heart Association. ACLS Provider Manual
・日本救急医学会 編. 救急診療指針
・NCLS公式テキスト(コードブルー刊)
・Thim T, et al. Initial assessment and treatment with the ABCDE approach. Int J Gen Med, 2012
・Bruinink LJ, et al. The ABCDE approach in critically ill patients: scoping review. Resusc Plus, 2024
・Drost-de Klerck AM, et al. Simulation training to teach ABCDE primary assessment. BMJ Open, 2020
・Schoeber NHC, et al. Healthcare professionals' knowledge of the systematic ABCDE approach. BMC Emerg Med, 2022
・Olgers TJ, et al. ABCDE primary assessment in the ED: observational pilot study. Neth J Med, 2017
・European Resuscitation Council. Guidelines 2021: Adult advanced life support
・e-Learning for Healthcare (NHS). ABCDE Approach programme
・JMECC(日本内科学会認定 内科救急)資料
・American Heart Association. ACLS Provider Manual
・日本救急医学会 編. 救急診療指針
・NCLS公式テキスト(コードブルー刊)
