📋 この記事の結論(30秒でわかる)
💓 心停止(Cardiac Arrest)は4つの心電図リズムを含む総称
⚡ 電気ショック適応: VF(心室細動)/pVT(無脈性心室頻拍)
🚫 電気ショック非適応: PEA(無脈性電気活動)/Asystole(心静止)
⚫ 心静止(Asystole)は電気活動が完全停止した状態で最も予後が悪いリズム
📣 臨床では「アレスト!」だけでなく、4つのどれかを共有すると対応が早くなる
🎯 この記事でわかること
☑ 心停止と心静止の違い(定義・予後・対応)
☑ 4つの心停止リズム(VF・pVT・PEA・Asystole)の特徴
☑ 電気ショック適応/非適応の分類
☑ 新人看護師が「アレスト!」発見時にとるべき行動

🚨 アレストです!!先生呼んで!臨床でよく耳にするこの言葉。
でも「アレスト」だけではチーム対応が遅れる可能性があります。
なぜなら──🤔 なぜ「アレスト」だけでは不十分?心停止(Cardiac Arrest)には4つの心電図リズムがあり、それぞれで必要な対応が異なるからです。🔴 電気ショック適応(VF/pVT) → 除細動の準備が必要
🟡 電気ショック非適応(PEA/Asystole) → 除細動は不要、CPR+アドレナリン✅ 正しい共有の仕方「アレスト!」と叫ぶだけでなく、モニターに表示される心電図のリズム(例:「心静止です!」「VFです!」)と具体的に共有することで、チームの初動が速くなります。
はじめに
臨床の急変場面では、「アレスト!」という言葉をよく耳にします。
これは心停止を意味する英語 Cardiac Arrest を略した表現です。
しかし、心停止を発見した際に、「アレスト」というだけでなく、モニターに表示される心電図のリズム、例えば「心静止(Asystole:エイシストリー)」と正確に表現することが重要な場合があります。
理由は簡単です。
心停止には「心静止」だけでなく、電気ショックが適応となる心リズムも含まれており、それぞれで必要なアクションが異なるからです。
「アレスト」と表現するのではなく、後述する4つの心リズムのいずれかで共有する方が、チーム内での情報共有につながり、迅速かつ的確な対応となる可能性があります。
では、心停止と心静止の違いについて詳しく解説します。
💓 心停止に含まれる4つの心リズム
心停止は以下の4つの心電図リズムを含む総称です。大きく分けると、電気ショックが適応となるリズムと適応とならないリズムに分類されます。
⚠️ 重要|どのリズムも最終的にAsystoleへ
いずれのリズムも、時間が経過すれば心静止(Asystole)に移行します。そのため、心停止時の初期対応の速さが患者の予後を大きく左右します。
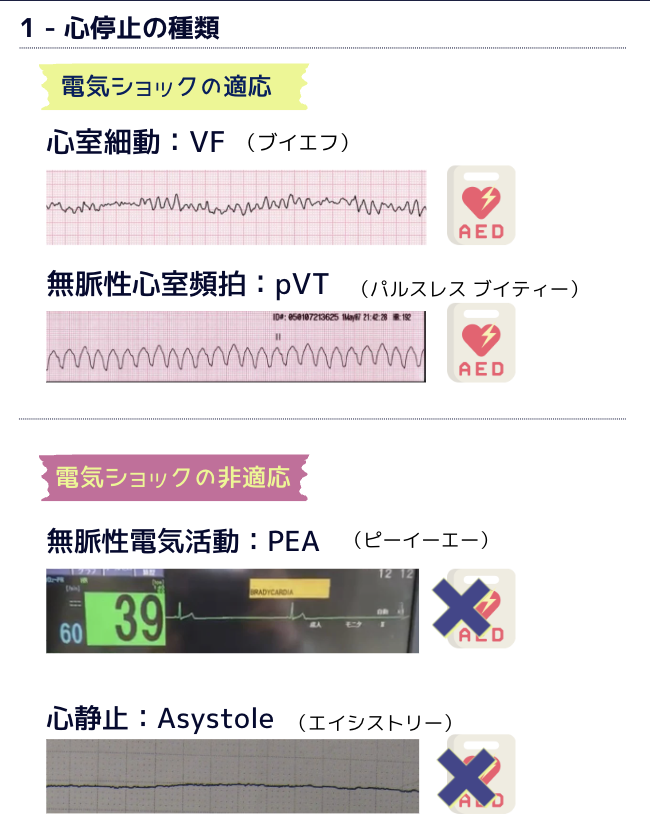
⚫ 1. 心静止(Asystole)|最も予後が悪いリズム
〰️ 2. PEA(無脈性電気活動)|波形はあるが脈なし
🌪️ 3. VF(心室細動)|電気ショックで救える
📈 4. pVT(無脈性心室頻拍)|規則的wide QRS
まとめ
心停止 (Cardiac Arrest) は、心肺停止状態の総称であり、心室細動(VF)や無脈性心室頻拍(pVT)、無脈性電気活動(PEA)、心静止(Asystole)を含みます。 心静止 (Asystole) は、心臓の電気的活動が完全に停止した状態で、心電図上で一切の心拍が認められない状態です。これは、心停止の中でも最も最終形態で予後の悪い心リズムです。
📊 心停止 vs 心静止|完全比較表
この2つの違いを一目でわかる形で整理しました。
💡 覚え方のコツ
心停止(Cardiac Arrest) = 総称
心静止(Asystole) = 心停止の中の1つのリズム(最終形態)
心静止(Asystole) = 心停止の中の1つのリズム(最終形態)
📣 「アレスト!」の正しい伝え方|チーム対応を早める
急変対応で重要なのは正確なリズム名での共有です。「アレスト!」だけだと対応が遅れる可能性があります。
💬 リズム別の共有フレーズ
VF/pVT発見時: 「VFです!(pVTです!)除細動準備!」
PEA発見時: 「PEAです!CPR開始、アドレナリン準備!」
Asystole発見時: 「Asystoleです!CPR継続、原因検索!」
❓ よくある質問(FAQ)
Q1. 「心停止」と「心肺停止」の違いは何ですか?
用語の定義としては以下のように区別されます。
🩺 心停止(Cardiac Arrest)
心臓の有効なポンプ機能が停止した状態。AHA/ILCOR 2025ガイドラインでも"Cardiac Arrest"で統一されている国際標準用語。
🫁 心肺停止(CPA)
心停止と呼吸停止を合わせた日本独自の表現。「Cardio-pulmonary Arrest」の略だが、英語圏では一般的でない。
💡 補足: 臨床では同義的に使われることが多く、ACLS/NCLSでも対応内容は同じです。
Q2. 「アレスト」と「Asystole(エイシストリー)」は同じ意味ですか?
違います。
📣 アレスト(Arrest)
心停止(Cardiac Arrest)の略で、4つのリズムすべてを含む総称(VF・pVT・PEA・Asystole)
📊 Asystole(エイシストリー)
心停止の中の1リズムで、電気活動が完全停止した状態
💡 実践のコツ: 「アレスト!」と叫ぶだけでなく、「VFです」「Asystoleです」など具体的なリズム名で共有した方が、チーム対応がスムーズになります。
Q3. 心静止(Asystole)の心電図は完全な直線(フラットライン)ですか?
ほぼ直線ですが、完全な平坦ではありません。わずかなノイズや呼吸性変動は出ます。
⚠️ 完全なフラットラインを見たら、まず確認すべきこと
1. 電極が外れていないか
2. リードが断線していないか
3. モニターのゲインが下がりすぎていないか
4. 2誘導以上で確認したか
💡 推奨: 本物の心静止と技術的トラブル(リード外れなど)を見分けるため、複数誘導での確認が推奨されます。
Q4. PEAと心静止(Asystole)、どちらが予後が悪いですか?
心静止(Asystole)の方が予後が悪いとされています。
📊 予後の差
☑ PEA: 「何らかの可逆的原因(5H5T)」があれば蘇生の可能性
☑ 心静止: すでに電気活動が消失した末期的状態、ROSC(自己心拍再開)の確率が低い
⚠️ ただし: PEAも早期に原因を除去できなければ心静止へ移行するため、どちらも初期対応のスピードが命です。
Q5. VFとpVTの違いは何ですか?
どちらも電気ショック適応ですが、波形が違います。
⚡ VF(心室細動)
心室が無秩序に痙攣。心電図は不規則で波形がバラバラ
📈 pVT(無脈性心室頻拍)
心室が規則的に高速拍動。心電図は規則的なwide QRS
💡 臨床での優先: 対応は同じ(除細動+CPR+薬剤)なので、臨床では区別より「ショック適応かどうか」の判断が優先されます。
Q6. 「ROSC(ロスク)」とは何ですか?
ROSC(Return of Spontaneous Circulation)= 自己心拍再開の略です。CPRやアドレナリン投与の結果、自分の心臓が再び拍動し始めた状態。
🎯 ROSCのサイン
☑ モニターで波形が戻る
☑ 頸動脈の触知
☑ EtCO₂の急上昇(40mmHg以上)
💡 ROSC後: PCAC(Post-Cardiac Arrest Care)に進み、気道・循環管理、原因治療、目標温度管理などが必要です。
Q7. 新人看護師が「アレスト!」を発見したら、まず何をすればいいですか?
「評価 → 応援 → CPR」の3ステップです。
1
評価
意識・呼吸・脈(頸動脈)を10秒以内で確認
2
応援要請
ナースコール/院内緊急コール/「誰か来て!」
3
CPR開始
胸骨圧迫(深さ5cm以上、テンポ100〜120回/分)
📣 鉄則: 波形の種類(VF/pVT/PEA/Asystole)を判断するのはモニター装着後でOK。まず脈を触れて、なければ押すが鉄則です。
🎯 「知識」を「行動」に変える|学習の選択肢
4リズムの違いを知るだけでは不十分。実際に急変現場で体が動くためには、シミュレーションや反復学習が必須です。学習スタイルに合わせて選べる4つの選択肢をご紹介します。
💡 あなたはどのタイプ?|学習スタイル別の選び方
📋 認定資格が欲しい
→ ACLS 1日コース(AHA公式)
→ ACLS 1日コース(AHA公式)
🎯 看護師の動き方を学びたい
→ NCLSコース(看護師特化)
→ NCLSコース(看護師特化)
🧠 臨床推論・RRTを強化したい
→ NCLS-EP(アドバンス)
→ NCLS-EP(アドバンス)
📱 自分のペースで自宅学習したい
→ エマナス™(デジタル教材)
→ エマナス™(デジタル教材)
📣 「知っている」と「使える」は違う
テキストで学んだ知識を、実際の急変現場で瞬時に取り出せる状態にするには、シミュレーションでの反復練習や継続的な復習が最短ルート。新人看護師ほど「体験型の学び」が効きます。
🔗 一緒に読みたい関連記事
💓 各リズムを深掘り
⚡ ACLSアルゴリズム
🏥 急変対応の基礎
📝 執筆・監修
📚 参考文献
📄 American Heart Association. Guidelines for CPR and ECC 2025
📘 American Heart Association. ACLS Provider Manual
📔 日本救急医学会 用語集「心停止」「無脈性電気活動(PEA)」「心静止」
📗 JRC蘇生ガイドライン 2020
