今回はアナフィラキシーによる急変について
アナフィラキシーは比較的遭遇しやすい急変であり急激に進行することも多いので、看護師として評価と行動ができるようにしておく必要があります。
はじめに
さっそく問題です。
アナフィラキシーを起こす状況はどんな時?
えっと
アレルギーの既往があったり、造影剤を使った時?
正解!
他には?
えー。
何だろう??
実は抗菌薬や筋弛緩薬が原因となることも多いんだ
確かに聞いたことあるけど、普段あんまり意識したことないです
実際にアナフィラキシーによる死亡事例の分析が公表されています。
資料を読んでいただければ分かりますが、造影剤だけでなく抗菌薬投与後にアナフィラキシーショックに陥ってるケースがいくつも報告されています。
このように日常的にルーチンで実施してる内容が契機でアナフィラキシーを引き起こす可能性を想定しておきましょう。
逆に言えば、何らかの暴露によって発症しますので対策しやすい病態の一つだと思います。
https://www.medsafe.or.jp/uploads/uploads/files/teigen-03.pdf
アナフィラキシーの病態
ここからはアナフィラキシーの病態や治療を勉強しよう
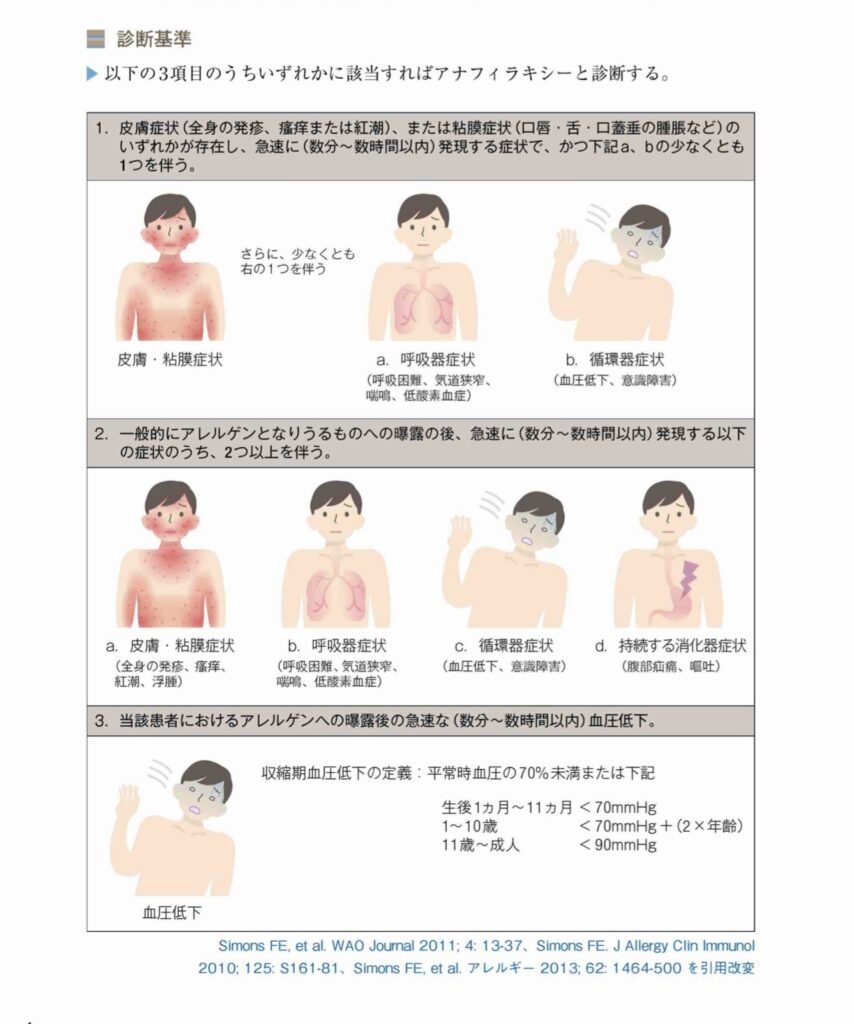
アナフィラキシーガイドラインでは以下のように定義と診断基準を設けてます。
アナフィラキシーは「アレルゲン等の侵入により、複数臓器に全身性にアレルギー症状が惹起され、生命に危機を与え得る過敏反応」をいう。「アナフィラキシーに血圧低下や意識障害を伴う場合」をアナフィラキシーショックという。
https://anaphylaxis-guideline.jp/pdf/anaphylaxis_guideline.PDF
アレルギー反応によって肥満細胞からヒスタミンやロイコトリエンなどの放出が起こります。遊離されたヒスタミンは血管透過性を亢進させるため血漿成分が血管外へ漏出してしまい循環血液量が減少し最悪循環不全をきたします。(血液分布異常性ショック)
更にショックだけでなく、気道や呼吸のトラブルで心停止に至る可能性もあります。
軽いものでは咳やくしゃみが起こりますし、重症例では口頭浮腫による吸気性喘鳴や嗄声などの気道症状から最終的には窒息に陥ったり、気管の方に症状が強ければ喘息症状で呼吸不全となります。
また、アナフィラキシーといえば一般的なイメージとしては皮膚症状ですが、皮膚所見に乏しい上記臓器や消化管を含めたショックに至る事例も報告されてますので、全身性にアレルギー症状が出る点は押さえておきましょう。
アナフィラキシーを重篤化、増幅する因子
アナフィラキシーを起こし得る状況や症状は理解できましたか?
ここでは重篤化させる因子なども押さえていきます。
患者のリスクとしては、アレルギー体質や喘息の既往だけでなく、急性感染症や精神的ストレスもアナフィラキシーを増幅させる促進因子となってしまう可能性があります。
また、前回大丈夫でも発症しうるリスクはありますので、そこも念頭に対応していきましょう。
治療薬と対応について
そして大事なのが治療薬であるアドレナリンについての理解です。
アドレナリンは気道や気管の拡張や血圧を上昇させる効果としてはイメージしやすいですがもう一つあります。
実は肥満細胞からの化学伝達物質の放出を抑制させる効果がアドレナリンにはあります。ただし、アドレナリンの投与タイミングが遅延した場合は効きにくいという特性も押さえておきましょう。
実際の事例経過を紹介します。
死亡事例12例のうち、アナフィラキシーショックの治療としてアドレナリン0.3mgを筋肉注射できたのはわずか1件のみでした。多くは心停止に移行してからCPRと薬剤を投与しています。
静脈投与する薬剤が原因でアナフィラキシーを起こした場合、症状の出現が非常に早いことは覚えておきましょう。

抗菌薬などの薬剤投与後は少なくとも5分は注意深く、できれば15分ぐらいは症状の出現を観察しよう。
患者への説明も大事。
症状が出現した場合は、応援要請と同時に薬剤の滴下も中止してください。
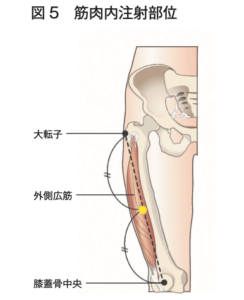
その後はABCの評価&安定化と共にショックと判断した場合にはアドレナリン(ボスミン)を躊躇わずに大腿前面の外側に筋注することが推奨されています。
ボスミンもアドレナリンも一緒です。
「ノルアドレナリン」ではないので絶対に間違えないように。
さいごに
繰り返しになりますが、アナフィラキシーは遭遇する頻度が高い急変の一つであり、発症した場合急激に増悪する可能性があります。
でも大丈夫です。院内の場合、起こる状況は限定されてますので、予測しやすい急変の一つです。
これを機に対応方法をイメージしておきましょう!
さいごに、手術領域でのアナフィラキシーに対する良いガイドを見つけたので紹介します。
手術の場合、麻酔導入時に筋弛緩薬などによって発症したりしています。この場合は、BVMのマスク換気に抵抗が出現し換気困難となったり、血圧低下がみられます。
が、患者が訴えられなかったりドレープがかかってたり、麻酔の影響による循環動態の変動など鑑別しにくい状況があります。
麻酔科学会によるアナフィラキシーに対するプラクティカルガイドではリスクや対応について詳しく書かれてますので、手術室や外科病棟の方は一読しておくといいかと思われます。
アナフィラキシーに対するプラクティカルガイド(麻酔科学会)
https://anesth.or.jp/files/pdf/response_practical_guide_to_anaphylaxis.pdf
ではまた!
You Tube版もよろしくお願いします
