診療看護師(NP)/AHA-ACLSファカルティ/元 救急看護認定看護師/日本救急看護学会 評議員/AHA-BLSコースディレクター
はじめに:アドレナリンは「魔法」ではなく「圧の薬」
心停止の現場で、アドレナリンは“とりあえず打つ薬”として扱われがちです。
でも、暗記で回すほど現場は迷います。
暗記から卒業するための結論はこれです。
- アドレナリンの目的は「圧を上げて、心筋と脳に血を回すこと」
- だから 除細動"適応外"となる(PEA/Asystole)は早く
- VF/pVTは除細動が主役で、アドレナリンは“あくまで循環動態のサポート"
この「役割」が分かると、投与タイミングが自然に決まります。
アドレナリン(ボスミン)の基本情報

- 一般名:アドレナリン(エピネフリン)
- 商品名:ボスミン®注1mg、アドレナリン注0.1%シリンジ「テルモ」など
- 規格:1mg/1mL(1A)
- 主な作用:α1・β1・β2受容体作動
- 心停止時の投与量:1mg IV/IO(3〜5分ごと)
- アナフィラキシー時の投与量:0.3〜0.5mg IM(大腿外側)
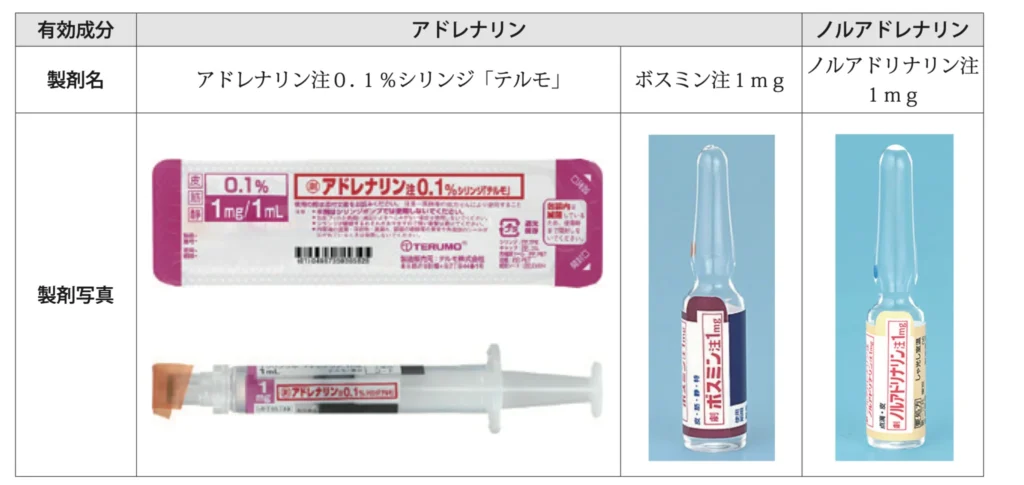
アドレナリンは
「ボスミン」
「エピ(ネフリン)」
と呼ばれることもあるけど、一緒なので間違えないように。
また、間違われやすい「ノルアドレナリン」は心停止では使用しないので覚えてね。
薬剤の外観や名称は写真を参考に!
アドレナリンは
「ボスミン」
「エピ(ネフリン)」
と呼ばれることもあるけど、一緒なので間違えないように。
また、間違われやすい「ノルアドレナリン」は心停止では使用しないので覚えてね。
薬剤の外観や名称は写真を参考に!
1) なぜ投与する?:冠動脈還流圧(CPP)を稼ぐため
心停止では、胸骨圧迫で作られる血流は限界があります。
アドレナリン(ボスミン)の主目的は、末梢血管収縮(α作用)で大動脈拡張期圧を上げ、冠動脈還流圧(CPP)を高めることです。CPPはROSC(自己心拍再開)に重要な因子として扱われます。
一方で、β作用は心筋酸素需要や不整脈など“副作用側”の影響を強くする可能性があり、「打てば良い」ではなく、「打って何を稼ぐか」を理解して使う薬です。
2) いつ投与する?:リズムで答えが変わる
除細動の非適応(PEA/Asystole):できるだけ早く
ILCOR(国際蘇生連絡協議会)は、PEA/AsystoleではCPR中に“できるだけ早く”アドレナリン投与を推奨しています。
院内心停止のデータでも、初回投与が遅れるほど予後が悪化する関連が報告されています。
現場の言い換え:「ショックできないなら、圧を作る手段を早く入れる」
除細動の適応(VF/pVT):除細動が主役。初期はショック優先
VF/pVTで一番効く治療は除細動で、ここを遅らせる理由はありません。
ILCORはVF/pVTでは、初期の除細動がうまくいかない場合(つまり、2回目のリズムチェック後ショック適応波形が続く場合)にアドレナリンを投与する(=除細動試行後)という立て付けです。
AHAの成人心停止アルゴリズムでも、VF/pVTはショック→CPR→ショック…の流れの中で薬剤投与を組み込みます(2回目のショック後、CPR中に投与になっていますから薬剤がショックを邪魔しないような配置)。
現場の言い換え:「ショックできるならショック。薬は“ショックが効くまでの血流”を支える」
3) どれくらい投与する?:1mgを3–5分ごと(IV)
成人では、AHAアルゴリズムで アドレナリン1mg(IV)を3–5分ごとが基本です。
CPRが2分サイクルなので、運用としては「2サイクルに1回(≒約4分ごと)」がズレにくいです(タイムキーパーが必須)。
4) エビデンスの現在地:ROSCは増える、神経学的転帰は“簡単ではない”
院外心停止(OHCA):PARAMEDIC2
大規模RCT(PARAMEDIC2)では、院外心停止でアドレナリンは30日生存を増やした一方、良好な神経学的転帰は有意差が出なかった(重度障害を伴う生存が増えた可能性)と報告されています。
それでも推奨される理由
ILCORは、上記のような不確実性を踏まえつつも、CPR中のアドレナリン投与自体は推奨し、特に非ショックリズムで「できるだけ早く」を強調しています。
つまり、アドレナリンは「完全に良い薬」ではなく、“救命の可能性を上げるために、チームがコスト(副作用や転帰の不確実性)を理解して使う薬”という位置づけです。
5) ここで差がつく:よくある落とし穴(看護師チームで潰す)
落とし穴①:アドレナリン準備で胸骨圧迫が止まる
薬剤は「灌流圧を稼ぐ補助」。胸骨圧迫は止めません。
人数がいる場合は役割分担を固定化するとエラーが減ります
(胸骨圧迫(交代要員)、気道、薬剤、記録・時間)。
※先輩が心マしてるから気を遣って「交代します」はしないほうがいい場合もある。
落とし穴②:「いつ打ったっけ?」問題で3–5分が崩れる
3–5分の投与間隔は、タイムキーパー(記録)が管理するべき領域です。
「次の2分サイクルで投与できる」くらいの運用に落とすと安定します。
落とし穴③:VF/pVTで薬が主役になって除細動が遅れる
VF/pVTは、まず除細動。
薬剤は“その間の血流”を支える。ここを逆転させない。
落とし穴④:高用量に走る/別薬に置き換える
高用量エピネフリンは「短期アウトカムは良さげでも、生存・神経予後を改善しない」ため、ILCORは過去レビューを踏まえて高用量を推奨しない立場です。
また、バソプレシンはアドレナリンの代替にも追加にも推奨されない方向です。
6) 暗記から卒業:現場で迷わない「一文ルール」
- PEA/Asystole:アドレナリン ASAP(ライン取れたらすぐ)→以降3–5分ごと
- VF/pVT:ショック優先 → ショックが効かないターンにアドレナリンを組み込む(以降3–5分ごと)
この一文が腹落ちすると、「今なにを優先するか」がズレません。
まとめ
- アドレナリンの目的は “圧を上げて心筋・脳へ血を回すこと”(CPPを稼ぐ)
- 非ショックリズムは早く、VF/pVTは除細動が主役
- 成人の基本:1mg IVを3–5分ごと
- エビデンスは「ROSC/生存↑、神経予後は単純でない」—
だからこそ 質の高いCPRと除細動を邪魔しない運用が重要
NCLS(看護師向け急変対応研修)で「知ってる」を「動ける」に。
開催日程・申込はこちら →https://codeblue.co.jp/ncls/
https://codeblue.co.jp/ncls/
よくある質問(FAQ)
Q1. アドレナリンは何分ごとに投与しますか?
3〜5分ごとに 1mg(1A) を繰り返し投与します。CPRのサイクルが2分単位で回っているため、実運用では「2サイクルに1回(約4分ごと)」のリズムに合わせると管理しやすく、ズレにくい運用になります。タイムキーパー(記録係)の配置が必須です。
Q2. アドレナリン1アンプル(1A)は何mgですか?
成人心停止で使う ボスミン®注 は 1mg/1mL(1A) です。アドレナリン注0.1%シリンジ「テルモ」 も同じく1mg/1mL。成人の心停止では1Aをそのまま静注します。希釈せずそのまま投与できるプレフィルドシリンジが救急カートで主流です。
Q3. VF/pVTでもアドレナリンは使いますか?
使います。ただし 主役はあくまで除細動です。ILCOR・AHAは、VF/pVTでは「2回目のショック後でも除細動適応が続く場合」にアドレナリンを投与する立て付けにしています。ショックを邪魔しないタイミング(CPR中)に組み込むのが重要です。薬剤でショックを遅らせないことが鉄則です。
Q4. 静脈路(IV)が取れないときはどうしますか?
第二選択は 骨髄路(IO) です。成人でも有効で、穿刺部位は 胸骨・脛骨近位部・上腕骨頭 が一般的。IV/IOともに確保困難な状況では気管内投与(ET)という選択肢もありますが、血中濃度が不安定で推奨度は低下しており、現行ガイドラインでは可能な限りIV/IOを優先します。
Q5. アドレナリンとノルアドレナリンの違いは?
ざっくり、使う場面が違います。
- アドレナリン:α・β両作用。心停止の第一選択(CPP上昇+心筋刺激)
- ノルアドレナリン:α作用主体。敗血症性ショック等の昇圧剤の第一選択
心停止でノルアドレナリンが第一選択になることはありません。逆に、ショック状態で循環を維持したい場面ではノルアドレナリンが選ばれます。

Q6. 高用量アドレナリン(5mg等)は使わないのですか?
現行ガイドラインでは 推奨されていません。過去には「高用量の方がCPPが上がる」という仮説でRCTも行われましたが、短期のROSC率はわずかに改善しても、生存退院率や神経学的転帰は改善しないというのが結論です。ILCOR・AHAともに標準量(1mg)を推奨しています。
Q7. バソプレシンで代用・併用できますか?
代用も併用も推奨されていません。2010年版までのAHAアルゴリズムにはバソプレシンが選択肢として載っていましたが、アドレナリンと比較して優越性が示されず、現行ガイドラインでは アドレナリン単独 が標準です。バソプレシン+メチルプレドニゾロン併用の報告(VSE療法)などの研究は継続していますが、日常のACLS運用では標準治療外の位置づけです。
動画教材
参考文献(根拠)
- American Heart Association. Adult Cardiac Arrest Algorithm (2025).
- ILCOR. Advanced Life Support: 2025 CoSTR Full Chapter(Vasopressors/epinephrine timing recommendations).
- Perkins GD, et al. Randomized trial of epinephrine in out-of-hospital cardiac arrest (PARAMEDIC2). N Engl J Med. 2018.
- Donnino MW, et al. Time to epinephrine and outcome after in-hospital cardiac arrest with nonshockable rhythms. BMJ. 2014.
- Khera R, et al. Hospital variation/time to epinephrine for nonshockable IHCA(遅延と転帰)。Circulation. 2016.
- Andersen LW, et al. Time to epinephrine after IHCA(α作用・CPPの説明含む)。JAMA. 2015.
- ACC. 2023 AHA Focused Update on Adult ACLS: Key Points(高用量Epi非推奨等)。
- ILCOR. Vasopressors in Adult Cardiac Arrest(高用量Epiの推奨なしの整理)。
