最新のAHA2020ガイドラインで追加された除細動器の事前充電法を紹介します。
え、除細動器を事前に充電しておくんですか?
ざっくり言えば「リズムチェックの15秒前」に充電を開始するんだ。
ACLSのアルゴリズムの中には明記されてないので、具体的な概要や方法を説明していくよ。
You Tube版もページの最後に掲載したので是非見てね。
なぜ事前充電なのか?
まず、事前充電法は先行充電、プレ充電、プレチャージなどと呼ばれていますが、日本では推奨されておりません。
事前充電法を理解するにはCCF:Chest Compression Fraction(胸骨圧迫比率)の概念が重要となるので説明します。
CCFって聞いたことありますか?
心停止の場面で胸骨圧迫している時間の割合をCCFと言います。
ACLSでは80%以上を達成するように推奨されており、ROSC(自己心拍再開)するにはこの値が重要となります。
胸骨圧迫の中断時間は「10秒以内」だって聞いたことありますか?
実は中断時間が短ければ何回中断しても良いという訳ではありません。
少し詳しく解説しておくと、一旦胸骨圧迫を止めると冠動脈還流圧が0になります。
ROSCするにはこの還流圧が15mmHg以上必要だと言われており、中断後十分な数値を達成するには数十秒かかったなんて報告があるくらいです。
そこで出てくる概念が先程のCCFです。
つまり、CCFを増やすための具体的な行動の一つが先行充電ということになります。
実際の方法
- リズムチェックの15秒前に除細動器の充電をする
- 胸骨圧迫をしながら大腿動脈を触知する
- リズムチェックになったらCPRを止め波形診断をする。同時に脈拍の触知の有無を判断する
- □除細動適応波形ならショック
□PEAや心静止の場合はショックしないでCPRを再開し内部放電をする
イメージ湧きますか?
事前充電法の場面を画像で示すとこんな感じです。
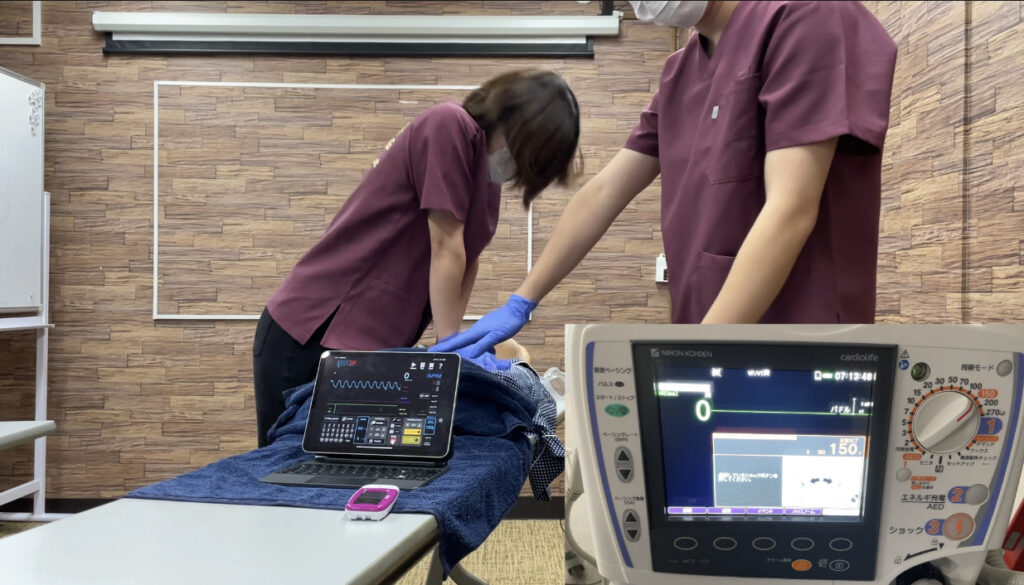
記録係
「リズムチェック15秒前です」
DC充電しよう
同時に大腿動脈触知しといて
という体制でリズムチェックを迎えます。
一方、従来の方法はこちら
記録
「リズムチェックです」
CPR一旦止めて
波形は....
VFかな。
充電しよう。CPR再開して。
よし、離れて。ショック。
CPR再開しよう
※慣れていないと除細動器の充電中にCPRを再開しないケースもあるかもしれません。
一見すると従来の方法は何度か中断しないとショックできないので、CCFは下がるような気もします。
救命処置に有効なのか?
結論から言えば賛否両論あります。
そして日本では推奨されていません。
その理由を説明していきますね。
まず、この方法によって中断時間やCCFの改善は研究によってばらつきがあります。
トータルの中断時間(つまりCCF)を改善する可能性はあるものの、日本では推奨には至りませんでした。
なぜか?
データが足りないということもあるんですが、日本の状況を踏まえて整理しておきましょう。
安全性
まず、院内心停止の多くはPEAやAsystoleが多いと言われており、ショックが必要ない場面が殆どです。
更には、定期的なトレーニングも個人に委ねられてます。
こうしたチームが対応する場合、事前充電した除細動器を安全にショック、もしくは内部放電できるのか?
「危ないでしょ」
というのが正直なところ
間違えてショックしてしまう可能性をイメージしやすいと思います。
事前充電を取り入れるより、やらなければならない問題が山積みだったりします。
(例えば、看護師ならアルゴリズム、薬剤、除細動器の取り扱い、気管挿管の手技介助などが誰でもできるとか)
臨床的に活用できそうな大腿動脈の触知
うーん。臨床的にはまだ実用段階ではない事前充電法。
でも待ってください。テキストやビデオの中で紹介されている大腿動脈の触知はおすすめです。
これは胸骨圧迫によって作られてる循環を触知しておくことで、リズムチェックで中断したときに自己心拍が"あるのか""ないのか"判断することで中断時間の短縮を図るものです。
確かに慣れてないと脈拍を触知するの難しい...
だよね。
「(頸動脈)ないです」
「(大腿動脈)いや、ありますよ」
なんて場面はよくあったりする。
事前に拍動の部位を確認しておけば分かりやすいですね。
You Tube版
ということで
AHAの最新ガイドラインで追加された項目である
「事前充電法」の紹介でした!
動画もみてください!
